Новый препарат смог подавить устойчивую к лекарствам пневмонию
Вентилятор-ассоциированая пневмония (ВАП) — тяжелое заболевание, возникающее у пациентов на искусственной вентиляции легких спустя примерно двое суток. Частота ВАП, по разным данным, составляет 9–27%, а летальность может достигать 50%. Вызывают это заболевание грамотрицательные бактерии, обычно — Klebsiella pneumoniae, у которых есть высоковирулентные штаммы, приводящие к серьезным осложнениям, а зачастую обладающие полирезистентностью, то есть невосприимчивые сразу к нескольким классам антибиотиков. Классические штаммы тоже не отстают в своем становлении суперпатогенами: новые ферменты придают им устойчивость к цефалоспоринам третьего поколения и антибиотикам карбапенемам.
Разрабатываемые в настоящее время классические лекарства не смогут решить проблему антибиотикорезистентности. Так, 80% одобренных антибактериальных препаратов являются производными известных классов, к которым уже существуют множественные механизмы резистентности. Остальные 20% — антибиотики резерва и не будут широко использоваться для предотвращения развития устойчивости и к ним. В связи с этим особую актуальность приобретают нетрадиционные подходы. Они направлены на профилактику или лечение бактериальных инфекций путем прямого или косвенного подавления роста бактерий, ингибирования вирулентности, повышения устойчивости к антибактериальным препаратам, укрепления иммунной системы человека, позитивного изменения и/или восстановления здорового микробиома.
Ранее московские ученые разработали новое низкомолекулярное соединение фтортиазинон, ингибитор бактериального белка T3SS — своего рода «сенсора» для обнаружения клетки потенциального хозяина и ее заражения. Авторы показали, что вещество эффективно подавляет ряд модельных инфекций in vivo, но не in vitro — это очень важно, поскольку выжившие микроорганизмы могут сформировать устойчивость к лекарству, как это часто бывает в случае с другими антибиотиками. Здесь же даже спустя 20 пассажей резистентности у бактерий не наблюдалось.
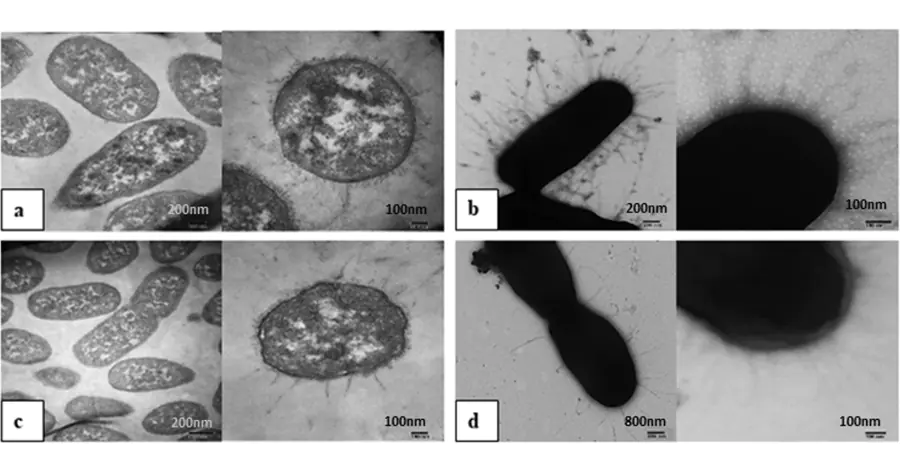
В новой работе ученые сосредоточились на терапии модельной ВАП. Эксперименты на культуре клебсиеллы показали, что воздействие фтортиазинона предотвращает формирование типичных многослойных биопленок — эти пленки из бактерий в выделяемой ими слизи создают комфортные для микроорганизма условия, а еще способствуют увеличению его устойчивости за счет худшего проникания антибиотиков внутрь колонии, обмена полезными генами и прочих механизмов.
На следующем этапе авторы проверили на мышах, можно ли предотвратить развитие ВАП, если начать давать фтортиазинон заранее, а именно за четыре дня до заражения, и продолжать лечение уже после него. Такой подход позволил снизить смертность животных с 75 до 25%, причем самочувствие большинства хвостатых пациентов заметно не ухудшалось, а аппетит восстанавливался на второй-третий день лечения. В легких наблюдались очаги отеков вокруг бронхов, однако повреждения ткани не были настолько серьезными, чтобы снизился полезный объем органа.
Интересно и то, что профилактика ВАП с последующим лечением модулирует местный врожденный иммунный ответ. На ранних стадиях инфекции защита не подавляется, а позже происходит снижение уровня провоспалительных цитокинов — без этого воспалительная реакция продолжит развиваться, что чревато повреждением тканей. Бактериальная нагрузка по мере лечения снижается, у большинства мышей на второй-третий день приема фтортиазинона патогенов в легких не было вовсе.
Препарат уже успешно прошел первую стадию клинических испытаний. Новое исследование показывает его перспективность в качестве профилактического средства против ВАП, даже вызванной полирезистентными штаммами клебсиелл.

